Essentiel
Essentiel- Messages : 10
Date d'inscription : 21/06/2020
 Entérocolite nécrosante
Entérocolite nécrosante
Ven 24 Juil - 13:38
Entérocolite nécrosante
Par William J. Cochran, MD, Geisinger Clinic
Dernière révision totale mars 2020| Dernière modification du contenu mars 2020
L'entérocolite nécrosante est une maladie acquise, qui touche principalement le prématuré ou le nouveau-né malade. Elle est caractérisée par une nécrose de la muqueuse intestinale plus ou moins profonde. Il s'agit de l'urgence gastro-intestinale la plus fréquente chez le nouveau-né. La symptomatologie associe une intolérance alimentaire, une léthargie, une instabilité thermique, un iléus, un météorisme, des vomissements bilieux, des rectorragies, des diarrhées, des apnées et parfois des signes de sepsis. Le diagnostic est clinique et est confirmé par l'imagerie. Le traitement est principalement de support et comprend une aspiration nasogastrique, une nutrition parentérale totale, des antibiotiques, un isolement en cas d'infection et parfois une intervention chirurgicale.
Plus de 90% des cas d'entérocolite nécrosante se produisent chez les nourrissons prématurés. Elle survient dans environ 1 à 8% des admissions en USI néonatale.
Les facteurs de risque généraux pour l'entérocolite nécrosante en plus de la prématurité comprennent
Trois facteurs intestinaux sont généralement présents:
L'étiologie exacte de l'entérocolite nécrosante est inconnue. Cependant, une augmentation de la perméabilité et une fonction immunitaire immature du tractus intestinal sont des facteurs prédisposants. On estime qu'une ischémie altère le revêtement intestinal, induisant une perméabilité intestinale accrue et exposant l'intestin à l'envahissement bactérien. Les entérocolites nécrosantes surviennent rarement avant la mise en place de l'alimentation entérale et sont moins fréquentes chez le nourrisson allaité. Cependant, après le début de l'alimentation, les nutriments sont suffisants pour permettre la prolifération de bactéries dans la lumière de l'intestin. Les bactéries peuvent pénétrer dans la paroi intestinale lésée, ce qui produit de l'hydrogène. L'hydrogène peut s'accumuler dans la paroi intestinale (pneumatose intestinale) ou pénétrer dans les veines portes. La dysbiose (altération du microbiome intestinal), comme celle qui se produit après un traitement antibiotique ou par des médicaments antiacides, peut également être un facteur contributif car elle augmente le nombre de bactéries potentiellement pathogènes.
La lésion ischémique initiale peut résulter d'un spasme des artères mésentériques, qui peut être déclenché par une lésion anoxique déclenchant un réflexe d'apnée qui diminue de façon notable le flux sanguin intestinal. L'ischémie peut également être liée à une hypoperfusion intestinale survenant au cours d'une exsanguinotransfusion, en cas de sepsis ou en cas d'utilisation de laits artificiels hyperosmolaires. De même, les cardiopathies congénitales avec diminution du flux sanguin systémique ou désaturation artérielle en oxygène peuvent entraîner une hypoxie/ischémie de l'intestin et prédisposer à l'entérocolite nécrosante.
Les entérocolites nécrosantes peuvent survenir de manière épidémique dans les unités de soins intensifs (USI) néonatales. Certaines épidémies à des microrganismes spécifiques sont parfois observées (p. ex., Klebsiella, Escherichia coli, staphylocoques coagulase-négatifs) mais souvent aucun microrganisme pathogène spécifique ne peut être identifié.
La nécrose débute au niveau de la muqueuse et peut atteindre toute l'épaisseur de la paroi intestinale, entraînant une perforation intestinale avec péritonite et souvent un pneumopéritoine. La perforation survient le plus souvent dans l'iléon terminal; le côlon et l'intestin grêle proximal sont moins souvent atteints. Un sepsis apparaît chez 20 à 30% des nourrissons et un décès peut survenir.
Le nourrisson peut présenter initialement des difficultés de prise alimentaire et des résidus gastriques bilieux ou sanglants (après les repas) évoluant parfois vers des vomissements bilieux, un iléus qui se manifeste par une distension abdominale ou du sang macroscopique dans les selles. Un sepsis peut se manifester par une léthargie, une instabilité thermique, des pauses respiratoires et une acidose métabolique.
Par William J. Cochran, MD, Geisinger Clinic
Dernière révision totale mars 2020| Dernière modification du contenu mars 2020
L'entérocolite nécrosante est une maladie acquise, qui touche principalement le prématuré ou le nouveau-né malade. Elle est caractérisée par une nécrose de la muqueuse intestinale plus ou moins profonde. Il s'agit de l'urgence gastro-intestinale la plus fréquente chez le nouveau-né. La symptomatologie associe une intolérance alimentaire, une léthargie, une instabilité thermique, un iléus, un météorisme, des vomissements bilieux, des rectorragies, des diarrhées, des apnées et parfois des signes de sepsis. Le diagnostic est clinique et est confirmé par l'imagerie. Le traitement est principalement de support et comprend une aspiration nasogastrique, une nutrition parentérale totale, des antibiotiques, un isolement en cas d'infection et parfois une intervention chirurgicale.
Plus de 90% des cas d'entérocolite nécrosante se produisent chez les nourrissons prématurés. Elle survient dans environ 1 à 8% des admissions en USI néonatale.
Facteurs de risque
Les facteurs de risque généraux pour l'entérocolite nécrosante en plus de la prématurité comprennent
- Rupture prolongée des membranes avec amnionite
- Asphyxie à la naissance
- Nourrisson petit pour l'âge gestationnel
- Cardiopathie congénitale
- Anémie
- Exsanguinotransfusions
- Altération du microbiome intestinal (dysbiose)
- Alimentation par du lait non humain
Trois facteurs intestinaux sont généralement présents:
- Antécédent d'accident ischémique
- Colonisation bactérienne
- Substrat Intraluminal (c'est-à-dire, alimentation entérale)
Étiologie
L'étiologie exacte de l'entérocolite nécrosante est inconnue. Cependant, une augmentation de la perméabilité et une fonction immunitaire immature du tractus intestinal sont des facteurs prédisposants. On estime qu'une ischémie altère le revêtement intestinal, induisant une perméabilité intestinale accrue et exposant l'intestin à l'envahissement bactérien. Les entérocolites nécrosantes surviennent rarement avant la mise en place de l'alimentation entérale et sont moins fréquentes chez le nourrisson allaité. Cependant, après le début de l'alimentation, les nutriments sont suffisants pour permettre la prolifération de bactéries dans la lumière de l'intestin. Les bactéries peuvent pénétrer dans la paroi intestinale lésée, ce qui produit de l'hydrogène. L'hydrogène peut s'accumuler dans la paroi intestinale (pneumatose intestinale) ou pénétrer dans les veines portes. La dysbiose (altération du microbiome intestinal), comme celle qui se produit après un traitement antibiotique ou par des médicaments antiacides, peut également être un facteur contributif car elle augmente le nombre de bactéries potentiellement pathogènes.
La lésion ischémique initiale peut résulter d'un spasme des artères mésentériques, qui peut être déclenché par une lésion anoxique déclenchant un réflexe d'apnée qui diminue de façon notable le flux sanguin intestinal. L'ischémie peut également être liée à une hypoperfusion intestinale survenant au cours d'une exsanguinotransfusion, en cas de sepsis ou en cas d'utilisation de laits artificiels hyperosmolaires. De même, les cardiopathies congénitales avec diminution du flux sanguin systémique ou désaturation artérielle en oxygène peuvent entraîner une hypoxie/ischémie de l'intestin et prédisposer à l'entérocolite nécrosante.
Les entérocolites nécrosantes peuvent survenir de manière épidémique dans les unités de soins intensifs (USI) néonatales. Certaines épidémies à des microrganismes spécifiques sont parfois observées (p. ex., Klebsiella, Escherichia coli, staphylocoques coagulase-négatifs) mais souvent aucun microrganisme pathogène spécifique ne peut être identifié.
Complications de l'entérocolite nécrosante
La nécrose débute au niveau de la muqueuse et peut atteindre toute l'épaisseur de la paroi intestinale, entraînant une perforation intestinale avec péritonite et souvent un pneumopéritoine. La perforation survient le plus souvent dans l'iléon terminal; le côlon et l'intestin grêle proximal sont moins souvent atteints. Un sepsis apparaît chez 20 à 30% des nourrissons et un décès peut survenir.
Symptomatologie
Le nourrisson peut présenter initialement des difficultés de prise alimentaire et des résidus gastriques bilieux ou sanglants (après les repas) évoluant parfois vers des vomissements bilieux, un iléus qui se manifeste par une distension abdominale ou du sang macroscopique dans les selles. Un sepsis peut se manifester par une léthargie, une instabilité thermique, des pauses respiratoires et une acidose métabolique.
Diagnostic
- Détection de sang dans les selles
- Rx abdominales
- Échographie
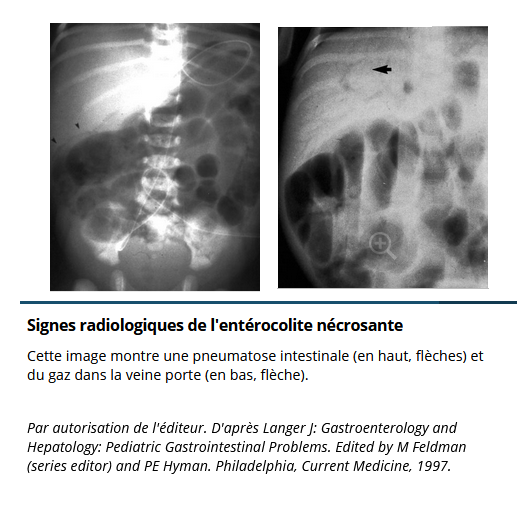
Des rx précoces de l'abdomen peuvent être non spécifiques et ne montrer que l'iléus. Cependant, la présence d'une anse intestinale fixée et dilatée, qui ne bouge pas sur différents clichés rx, témoigne d'une entérocolite nécrosante. Les signes rx diagnostiques d'entérocolite nécrosante sont une pneumatose intestinale et la présence de gaz dans la veine porte. Le pneumopéritoine témoigne d'une perforation intestinale; c'est une urgence chirurgicale.
L'échographie est de plus en plus utilisée dans les cas d'entérocolite nécrosante. Avec l'échographie, les médecins peuvent évaluer l'épaisseur de la paroi intestinale, la pneumatose intestinale et le flux sanguin. Cette technique, cependant, est très dépendante de l'opérateur et les rx sans préparation sont encore les plus couramment utilisées.
La mortalité est de 20 à 30%. Des soins intensifs et une planification judicieuse de l'intervention chirurgicale optimisent les chances de survie.
Un traitement non chirurgical suffit dans plus de 75% des cas. L'alimentation orale doit être suspendue immédiatement si une suspicion d'entérocolite nécrosante existe et l'intestin doit être mis en aspiration intermittente par une sonde nasogastrique à double voie type Salem. Des perfusions de colloïdes et de cristalloïdes doivent être administrées afin de maintenir la circulation, car l'inflammation intestinale voire la péritonite peuvent entraîner une perte liquidienne considérable par 3e secteur. Une nutrition parentérale totale est nécessaire pendant 10 à 14 jours jusqu'à guérison de l'intestin.
Une antibiothérapie générale doit être commencée immédiatement au moyen d'une bêta-lactamine (p. ex., ampicilline, ticarcilline) et d'un aminoside. Une couverture antibiotique supplémentaire pour les anaérobies (p. ex., clindamycine, métronidazole) peut être également envisagée et doit être continuée pendant 10 à 14 jours (pour la posologie Doses recommandées pour les antibiotiques administrés par voie parentérale chez le nouveau-né). Certaines épidémies pouvant être infectieuses, il convient d'envisager l'isolement du patient, en particulier si plusieurs cas se manifestent en peu de temps.
Le nourrisson demande une surveillance étroite; et une réévaluation fréquente (p. ex., au moins toutes les 12 h); et des rx abdominales, NFS et mesures des gaz du sang réitérées. Les sténoses intestinales sont les complications à long terme les plus fréquentes des entérocolites nécrosantes et se produisent chez 10 à 36% des nourrissons qui survivent à l'événement initial. Les sténoses se manifestent généralement dans les 2 à 3 mois suivant un épisode d'entérocolite nécrosante. Les sténoses sont observées le plus souvent au niveau du côlon, en particulier sur le côté gauche. Une résection de la sténose est alors nécessaire.
Une intervention chirurgicale est nécessaire chez environ < 25% des nourrissons. Les indications absolues sont la perforation intestinale (pneumopéritoine), les signes de péritonite (absence de bruits intestinaux et défense, douleur diffuse ou érythème et œdème de la paroi abdominale) ou l'aspiration de matières purulentes à la ponction de la cavité péritonéale. Il faut envisager sérieusement la chirurgie chez le nourrisson atteint d'entérocolite nécrosante dont l'état clinique et paraclinique s'aggrave malgré le traitement non chirurgical.
Le drainage péritonéal primaire percutané est également une option et peut être effectué au lit du malade. Dans cette procédure, le chirurgien fait une incision dans le quadrant inférieur droit à travers laquelle l'abdomen est irrigué avec une solution physiologique chaude. Un drain est ensuite placé pour permettre un drainage continu de l'abdomen. Lorsque le drainage est arrêté, le drain peut être tiré peu à peu chaque jour puis retiré par la suite. Cette procédure est effectuée le plus souvent chez les nourrissons très malades, de très faible poids de naissance qui seraient à risque s'ils étaient emmenés en salle d'opération; cependant, elle peut être associée à une mortalité plus élevée.
Dans le cas des nourrissons subissant une laparotomie, l'intestin gangréneux est réséqué et des ostomies sont créées. (Une réanastomose primitive peut être effectuée si l'intestin restant ne présente pas de signes d'ischémie.) Un rétablissement de continuité peut être effectué après disparition du sepsis, de la péritonite intestinale plusieurs semaines ou mois plus tard.
Les nourrissons à risque doivent idéalement être nourris au lait maternel, et les tétées doivent commencer par de petites quantités qui sont progressivement augmentées selon des protocoles standardisés. (Les formules pour prématurés sont un substitut approprié si le lait maternel n'est pas disponible.) Les formules hypertoniques, les médicaments ou les produits de contraste doivent être évités. La polyglobulie doit être traitée. Lorsque cela est possible, les antibiotiques et les médicaments antiacides doivent être évités.
Les probiotiques (p. ex., Bifidus infantis, Lactobacillus acidophilus) contribuent à prévenir l'entérocolite nécrosante, mais des études supplémentaires sont nécessaires pour déterminer la posologie optimale et des souches appropriées sont requises avant une utilisation systématique.
Les corticostéroïdes peuvent être administrés aux femmes enceintes qui sont à risque de naissance prématurée pour prévenir l'entérocolite nécrosante (1).
L'échographie est de plus en plus utilisée dans les cas d'entérocolite nécrosante. Avec l'échographie, les médecins peuvent évaluer l'épaisseur de la paroi intestinale, la pneumatose intestinale et le flux sanguin. Cette technique, cependant, est très dépendante de l'opérateur et les rx sans préparation sont encore les plus couramment utilisées.
Traitement
- Tétées arrêtées
- Aspiration nasogastrique
- Réanimation hydroélectrolytique
- Antibiotiques à large spectre
- Nutrition parentérale totale
- Parfois, intervention chirurgicale ou drainage percutané
La mortalité est de 20 à 30%. Des soins intensifs et une planification judicieuse de l'intervention chirurgicale optimisent les chances de survie.
Support
Un traitement non chirurgical suffit dans plus de 75% des cas. L'alimentation orale doit être suspendue immédiatement si une suspicion d'entérocolite nécrosante existe et l'intestin doit être mis en aspiration intermittente par une sonde nasogastrique à double voie type Salem. Des perfusions de colloïdes et de cristalloïdes doivent être administrées afin de maintenir la circulation, car l'inflammation intestinale voire la péritonite peuvent entraîner une perte liquidienne considérable par 3e secteur. Une nutrition parentérale totale est nécessaire pendant 10 à 14 jours jusqu'à guérison de l'intestin.
Une antibiothérapie générale doit être commencée immédiatement au moyen d'une bêta-lactamine (p. ex., ampicilline, ticarcilline) et d'un aminoside. Une couverture antibiotique supplémentaire pour les anaérobies (p. ex., clindamycine, métronidazole) peut être également envisagée et doit être continuée pendant 10 à 14 jours (pour la posologie Doses recommandées pour les antibiotiques administrés par voie parentérale chez le nouveau-né). Certaines épidémies pouvant être infectieuses, il convient d'envisager l'isolement du patient, en particulier si plusieurs cas se manifestent en peu de temps.
Le nourrisson demande une surveillance étroite; et une réévaluation fréquente (p. ex., au moins toutes les 12 h); et des rx abdominales, NFS et mesures des gaz du sang réitérées. Les sténoses intestinales sont les complications à long terme les plus fréquentes des entérocolites nécrosantes et se produisent chez 10 à 36% des nourrissons qui survivent à l'événement initial. Les sténoses se manifestent généralement dans les 2 à 3 mois suivant un épisode d'entérocolite nécrosante. Les sténoses sont observées le plus souvent au niveau du côlon, en particulier sur le côté gauche. Une résection de la sténose est alors nécessaire.
Chirurgie
Une intervention chirurgicale est nécessaire chez environ < 25% des nourrissons. Les indications absolues sont la perforation intestinale (pneumopéritoine), les signes de péritonite (absence de bruits intestinaux et défense, douleur diffuse ou érythème et œdème de la paroi abdominale) ou l'aspiration de matières purulentes à la ponction de la cavité péritonéale. Il faut envisager sérieusement la chirurgie chez le nourrisson atteint d'entérocolite nécrosante dont l'état clinique et paraclinique s'aggrave malgré le traitement non chirurgical.
Le drainage péritonéal primaire percutané est également une option et peut être effectué au lit du malade. Dans cette procédure, le chirurgien fait une incision dans le quadrant inférieur droit à travers laquelle l'abdomen est irrigué avec une solution physiologique chaude. Un drain est ensuite placé pour permettre un drainage continu de l'abdomen. Lorsque le drainage est arrêté, le drain peut être tiré peu à peu chaque jour puis retiré par la suite. Cette procédure est effectuée le plus souvent chez les nourrissons très malades, de très faible poids de naissance qui seraient à risque s'ils étaient emmenés en salle d'opération; cependant, elle peut être associée à une mortalité plus élevée.
Dans le cas des nourrissons subissant une laparotomie, l'intestin gangréneux est réséqué et des ostomies sont créées. (Une réanastomose primitive peut être effectuée si l'intestin restant ne présente pas de signes d'ischémie.) Un rétablissement de continuité peut être effectué après disparition du sepsis, de la péritonite intestinale plusieurs semaines ou mois plus tard.
Prévention
Les nourrissons à risque doivent idéalement être nourris au lait maternel, et les tétées doivent commencer par de petites quantités qui sont progressivement augmentées selon des protocoles standardisés. (Les formules pour prématurés sont un substitut approprié si le lait maternel n'est pas disponible.) Les formules hypertoniques, les médicaments ou les produits de contraste doivent être évités. La polyglobulie doit être traitée. Lorsque cela est possible, les antibiotiques et les médicaments antiacides doivent être évités.
Les probiotiques (p. ex., Bifidus infantis, Lactobacillus acidophilus) contribuent à prévenir l'entérocolite nécrosante, mais des études supplémentaires sont nécessaires pour déterminer la posologie optimale et des souches appropriées sont requises avant une utilisation systématique.
Les corticostéroïdes peuvent être administrés aux femmes enceintes qui sont à risque de naissance prématurée pour prévenir l'entérocolite nécrosante (1).
Référence prévention
- 1. Xiong T, Maheshwari A, Neu J, et al: An overview of systematic reviews of randomized-controlled trials for preventing necrotizing enterocolitis in preterm infants. Neonatology 13:1–11, 2019. doi: 10.1159/000504371.
Points clés
- L'entérocolite nécrosante du nouveau-né est une nécrose intestinale d'étiologie incertaine; elle est principalement observée chez les nouveau-nés prématurés ou malades après le début d'une alimentation entérale.
- Les complications comprennent la perforation intestinale (le plus souvent de l'iléon terminal) et la péritonite; un sepsis se produit dans 20 à 30% des cas, et la mort peut survenir.
- Les premières manifestations sont des difficultés d'alimentation et des résidus gastriques bilieux ou sanglants (après les repas), suivies de vomissements bilieux, d'une distension abdominale, et/ou de rectorragies macroscopiques.
- Diagnostiquer à l'aide de rx sans préparation.
- Le traitement de soutien reposant sur la réanimation liquidienne, l'aspiration nasogastrique, les antibiotiques à large spectre et la nutrition parentérale totale est efficace dans > 75% des cas.
- La résection chirurgicale de l'intestin nécrosé et traiter la perforation est nécessaire chez < 25% des nourrissons.
Permission de ce forum:
Vous ne pouvez pas répondre aux sujets dans ce forum